子宮内膜症は高頻度で発生しますが、その形成のメカニズムはまだ確立されていません。したがって、子宮内膜症の治療はその影響を軽減するだけです。子宮内膜症とは正確には何ですか?それを読むか、それを聞いてください。
子宮内膜症(外部子宮内膜症)は、子宮内膜細胞が適切な場所の外、つまり子宮内に見られる慢性疾患です。子宮内膜症の発生は、ほとんどの場合、女性の生殖器官内だけでなく、膀胱、大腸、腹膜などの他の近くの器官にも見られます。まれに、子宮内膜細胞が、横隔膜、皮膚、肺などの非常に離れた場所に到達することもあります。
目次
- 子宮内膜症の原因
- 子宮内膜症の種類;病気の段階
- 子宮内膜症の症状
- 子宮内膜症の診断
- 子宮内膜症の治療
- 薬理学的治療
- 手術
このビデオを表示するには、JavaScriptを有効にして、ビデオをサポートするWebブラウザーへのアップグレードを検討してください
子宮内膜症の原因
子宮内膜症の原因の現代的な概念は、この疾患に関する長年の研究の結果として浮上したいくつかの異なる理論を組み合わせています。
現在、遺伝的、免疫的、ホルモン的および環境的要因が病気の根本にあると考えられています。疾患の発症に対する個々の素因は、子宮内膜細胞の移動または誤った場所でのそれらの形成を引き起こすさまざまなメカニズムによって重なっています。
子宮内膜症の発症の背後にある最も重要な概念は次のとおりです。
-
子宮内膜細胞運動理論
子宮内膜症の形成を説明する基本的で最も古い理論の1つは、逆行性月経の理論です。それによると、月経中に、剥離した子宮内膜が女性の体から適切に除去されることに加えて、いわゆる逆行性月経。これは、子宮内膜の細胞とともに月経血が卵管を通って腹膜に移動する現象です。
子宮内膜細胞は新しい場所で生存する能力を保持し、その後増殖して子宮内膜症の病巣を形成します。
理論は論理的であるように見えますが、それは確かに現象全体の完全な説明ではありません。逆行性月経は、月経中の女性の最大90%に影響を与えると推定されています。おそらく追加の要因が原因で、この培地で子宮内膜症を発症する人もいます(疾患の頻度は人口の約10%と推定されています)。
子宮内膜症と月経うっ滞との関連は、流出障害のある患者における疾患の発生率の増加の観察によって確認されます(たとえば、生殖器の先天性異常の結果として)。
月経周期が短い(月経をより頻繁にする)女性も子宮内膜症のリスクが高くなります。
血液またはリンパによる子宮内膜細胞の拡散の可能性についての理論もあり、より遠い場所での子宮内膜症病巣の形成を説明することができます。
手術は子宮内膜細胞の変位の別の原因となる可能性があります。そのような「機械的な」子宮内膜移植の典型的な例は、帝王切開瘢痕子宮内膜症である。
-
子宮内膜細胞形成の理論
逆行性月経による細胞増殖に加えて、子宮内膜細胞が様々な場所で自発的に形成することも可能です。いわゆる化生、すなわちあるタイプの細胞を別のタイプの細胞に変換すること。別の提案されたメカニズムは、幹細胞からの子宮内膜病巣の形成であり、これは任意のタイプの組織に形質転換する能力を保持している。
-
免疫学理論
残留月経血による子宮内膜症のリスクを高める可能性のあるメカニズムの1つは、免疫システムの破壊です。適切に機能している生物では、毎月の血液の残りは免疫系の細胞によって「浄化」されるべきです。それらの活動の障害は、子宮内膜細胞が間違った場所で生存するリスクを高める可能性があります。
-
遺伝理論
これまでのところ、子宮内膜症の発症に関与する単一の遺伝子は同定されていません。いくつかの異なる遺伝子の変異体が影響を与える可能性が高いです。ここでの発見は曖昧ですが、遺伝的要因の関与は一卵性双生児の研究で確認されています。近親者(母親、姉妹)における子宮内膜症の発生は、疾患を発症するリスクの増加と関連しています。
-
環境理論
子宮内膜症の発症には、環境要因が追加の役割を果たす可能性があります。いくつかの研究によると、赤身肉に制限された食事は病気を発症するリスクを減らすかもしれません。次に、リスクの増加は、特定の化学物質(たとえば、人体に有害なダイオキシン)への曝露に関連している可能性があります。
-
ホルモン理論
子宮の外側の子宮内膜組織は、適切な場所の組織とまったく同じように機能します。それは月経周期の間に性ホルモンの濃度の変化と共に周期的な再構成を受けます。ホルモン因子は、異常な場所での子宮内膜細胞の生存と、成長および増殖する能力の両方に影響を与える可能性があると考えられています。

教授ハブ博士。 n。med。PawełBlecharz、クラクフの民間専門病院SCMクリニック(www.scmkrakow.pl)の婦人科腫瘍専門医。彼女は女性の生殖器新生物の診断と外科的治療を扱い、これらの新生物の患者に化学療法を行っています。
診断が難しい
子宮内膜症の検出は必ずしも容易ではありません。これは、超音波やMRIの結果さえも明確ではないことが多いためです。したがって、この疾患の診断は、患者へのインタビュー、臨床検査、画像検査の組み合わせです。それでも疾患が不明な場合は、血清バイオマーカー検査が行われます。
子宮内膜症および卵巣がんの場合、Ca125マーカーが上昇することがあります。その正しい解釈は診断をより正確にします。骨盤で起こっていることの最終的な評価を可能にする手順と組み合わせた最後の検査は腹腔鏡検査です。
より疑わしいケースでは、診断が確実ではない場合でも、治療による診断、つまりホルモン療法の導入を検討することが可能です。多くの場合、痛みが軽減されるため、患者の状態は改善されます。これは、診断が困難な子宮内膜症の種類に実際に対処していたことを示している可能性があります。
この方法は、手術の正当性が分からない女性に適しています。最適な状況は、組織病理学的検査(すなわち、嚢胞または標本の外科的材料の検査)が疾患を確認したときです。しかしながら、時には、それでも、子宮内膜組織の存在を決定的に決定することができない。次に、最終的な診断は、腹腔鏡検査の術中画像に基づいて行われます。これは、経験豊富なオペレーターにとっては明確です。
子宮内膜症の種類;病気の段階
子宮内膜症を説明するために、たとえば病変の場所や重症度に基づいて、さまざまな分類システムが使用されます。基本的な部門には、3つのタイプの子宮内膜症が含まれます。
-
腹膜子宮内膜症
腹膜の形態では、子宮内膜症の病巣は腹膜と腹部と骨盤の臓器を囲む薄い膜の表面に付着しています。
-
卵巣子宮内膜症
卵巣子宮内膜症は、ほとんどの場合子宮内膜嚢胞の形をとります。卵巣内に埋め込まれた子宮内膜細胞は成長し、毎月局所的な出血を引き起こし、嚢胞を形成します。それらの内容の特徴的な外観のため、それらはチョコレート嚢胞と呼ばれます。子宮内膜嚢胞は、卵巣で最も頻繁に見られますが、骨盤または腹腔の他の場所でも見られます。
-
子宮内膜症に深く浸潤
最後のタイプの子宮内膜症は深く浸潤しています。この変種では、子宮内膜組織は高い増殖活動を示し、腹膜を通過し、その表面から5 mm以上浸潤します。浸潤物には、周囲の臓器(膀胱、尿管、直腸、および腸の他の部分)が含まれる場合があります。
病気の進行を記述する方法を標準化するために、ASRM(アメリカ生殖医学学会)分類が導入されました。これは、子宮内膜症の病変の数、種類、サイズ、隣接組織への浸潤、および追加の病変(癒着など)の存在に基づく4段階の尺度です。
ASRMスコアによる子宮内膜症の病期
- グレードI(最小)-わずかな変化(5 mm未満)が見られ、卵管と卵巣に非血管化癒着と卵管の遊離菌糸がある
- ステージII(軽度)-卵巣の変化は5 mmを超える直径を持ち、癒着はすでに広い靭帯と卵巣の間、および卵管と卵巣に現れます。子宮内膜症の病巣は直腸子宮腔でも観察され、子宮内膜(チョコレート)嚢胞が現れます
- ステージIII(中等度)-広靭帯(仙子宮)は卵巣または卵管と癒着し、卵管の菌糸にも癒着があり、卵巣の癒着には直腸子宮腔内の子宮内膜症病巣があります。
- ステージIV(重度)-子宮は不動で、後屈に付着し、腸に付着しているか、後方にずれています。腸は直腸子宮腔、直腸靱帯、または子宮内膜の腹膜と癒着しています。子宮内膜症の発生は膀胱、虫垂、膣、子宮頸部に現れます
興味深いことに、上記の分類は、外部記述のコンテキストでの変更の進行を評価するだけです。しかし、それは患者が経験する症状の程度には当てはまりません。
ステージ1の子宮内膜症は非常に激しい痛みを引き起こす可能性がありますが、このスケールに従って非常に進行した疾患は症状を示さないことがあります。進行の段階はまた、例えば、不妊症など、疾患の他の合併症を発症するリスクと相関していません。
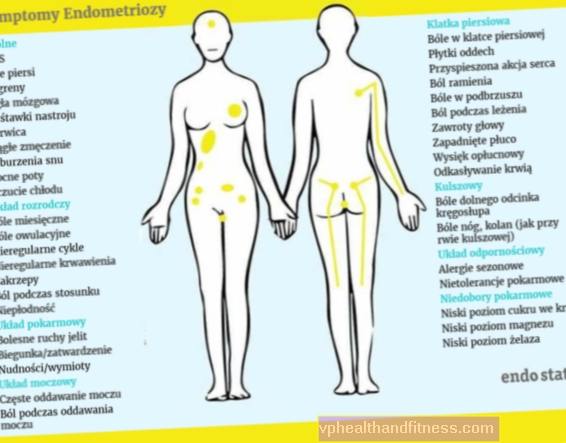
子宮内膜症の症状
子宮内膜症の最も初期で最も一般的な症状の1つは、骨盤の痛みです。通常、それは患者が医者を訪問する理由です。痛みは主に月経中に発生しますが、性交(この症状は性交疼痛と呼ばれます)、排尿、または便を伴うこともあります。最大の強度の痛みは、子宮内膜症が深く浸潤する過程で発生します。
膀胱または腸の近くの子宮内膜症の集団発生は、泌尿器系または消化器系の疾患を誤って示唆している可能性があります。子宮内膜症によって引き起こされる痛みが脊椎の領域に広がることも起こります。
痛みは子宮内膜症の病巣からの毎月の出血とそれらが引き起こす炎症の両方の結果です。
一方、炎症反応は瘢痕や癒着を形成し、さらに痛みを悪化させる可能性があります。その形成の追加のメカニズムは、子宮内膜インプラントによる神経の直接圧迫です。
子宮内膜症によって引き起こされる障害の別のグループは、月経周期の過程の変化と不妊の問題です。時々それらは病気の唯一の症状です。
子宮内膜症はいくつかの異なる方法で不妊症を引き起こすと考えられています。
まず、卵管に子宮内膜症の病変が存在すると、子宮内膜症の病変が閉塞し、受精が妨げられます。同様に、生殖能力は病気によって引き起こされる癒着によって制限されます。
第二に、卵巣にある子宮内膜症は、それらの適切な機能を妨害し、排卵プロセスを損ないます。
第三に、子宮内膜が間違った場所にあると、免疫組織がその組織を「拒絶」する可能性があります。そのような免疫学的障害は、子宮壁への胚の着床の問題、ならびに流産の頻度の増加をもたらす可能性があります。子宮内膜症は妊娠に問題のある患者の35-50%で発生すると推定されています。

子宮内膜症の診断
子宮内膜症の診断は、詳細な履歴を収集することから始まります。患者が経験する病気や症状を単に説明するだけでも、医師はこの状態に疑念を抱く可能性があります。
その後、婦人科検査が行われます。検鏡を使用した検査中に、子宮内膜症の病巣が、例えば膣壁に視覚化される場合があります。
一方、触診(触診)により、生殖器の痛み、異常なしこり、しこり、子宮内膜嚢胞と一致する病変が明らかになることがあります。後者の存在は、画像検査(経膣超音波検査、または頻度は低いが磁気共鳴画像検査)によっても確認できます。
大腸付近の深部子宮内膜症が疑われる場合は、さらに経直腸的超音波検査を行うことがあります。
探索的腹腔鏡検査は間違いなく子宮内膜症診断の最良かつ最も正確な方法です。病気の発生の詳細な検査と評価を可能にする小型カメラとともに、腹壁を通して特別なツールが導入されます。
腹腔鏡検査では、生検を行うこともできます。生検は、顕微鏡分析にかけられて診断を確認します。手順中に子宮内膜症を治療する外科的方法を使用することも可能です。
子宮内膜症の治療
子宮内膜症が発症するメカニズムは不明なままなので、病気の原因となる治療はまだ利用できません。
したがって、治療はその影響と症状を軽減することを目的としています。
治療の優先順位は次のとおりです。
- 病気の発生の抑制または除去
- 痛みの解消
- 生殖能力の回復
2つの主要な治療経路があります:薬理学と手術。両方の方法は、治療の効果を高めるためにしばしば一緒に使用されます。
-
薬理学的治療
子宮内膜症で使用される薬物の最も重要なグループは、鎮痛剤、抗炎症薬、ホルモン剤です。後者は、月経を止める、および/または体内のエストロゲンの濃度を下げるように設計されています。このようにして、子宮内膜に対するそれらの刺激効果は制限され、子宮内膜症病巣の消滅に寄与します。
この効果は、さまざまな方法で達成できます:卵巣機能の抑制(通常は経口避妊薬の併用)、プロゲステロン(抗エストロゲン作用)の効果の増加、または直接エストロゲンの形成を阻害します。
ホルモン剤は通常、第一選択療法です。効果がない場合は、手術が必要になることがあります。
ただし、ホルモン療法は、妊娠に問題がある患者には使用されません。子宮内膜症関連の不妊症の治療は、ほとんどの場合外科的です(以下を参照)。効果がない場合は、生殖補助医療(体外受精など)が必要になることがあります。
-
手術
手術の種類と範囲は、変化の程度、患者の年齢と期待に依存します。
妊娠を計画している女性の場合、最も重要な側面は、出生率を維持することです。治療はそれほど過激ではありません-子宮内膜症の病巣は、卵巣や生殖器系の他の臓器への損傷を最小限にするような方法で取り除かれます。手術中、癒着も解放され、生殖器官の正常な解剖学的構造が復元されます。
現在、ほとんどの手技は腹腔鏡法を用いて行われています。これは、腹壁の開口を伴う手術と比較して、侵襲性の少ない手順です。腹腔鏡検査では、内視鏡やその他の特別な器具を小さな切開部から腹腔に挿入します。
妊娠を計画していない患者で行われる手順は、より根本的かもしれません。それらは卵巣の両側性除去を伴い、時には子宮の除去を伴う(子宮摘出術)。
- 卵巣と子宮を摘出した後の生活
深部浸潤性子宮内膜症の患者さんでは、より広範な手術が必要になる場合もあります。病巣の切除には、他の臓器、例えば膀胱壁や大腸の一部の断片の除去が必要な場合があります。
選択した治療法に関係なく、子宮内膜症は慢性疾患であることを認識しておく必要があります。治療法の初期効果にもかかわらず、症状が再発する場合があります。手術中の病変のより完全な除去により、長期的な改善の可能性が高くなります。
ホルモン治療は通常、痛みを抑えるのに役立ちますが、通常は慢性的に使用する必要があります-離脱の試みは、煩わしい症状の再発を伴うことがよくあります。
子宮内膜症の正確な原因が判明するまで、疾患の根底にあるメカニズムに対抗することはできません。
専門家によると

外科的方法
子宮内膜症と闘う方法の選択は、いくつかの要因に依存します:疾患の種類と重症度、および患者が期待する影響。
痛みを伴う子宮内膜症の治療経路はその形態に依存します。通常、4 cmを超える卵巣子宮内膜嚢胞は外科的に切除されます。この問題は通常若い女性に影響を与えるため、選択した方法は、腹腔鏡検査中の低侵襲法による摘出術です。
このテクニックを使用すると、優れた美容効果を提供しながら、受胎能力を維持または強化できます。腹腔鏡検査はまた、それが術後癒着の形成をはるかに少ない程度に引き起こすというオープンメソッド手順よりも優れている。これらは女性の生殖能力を損ない、痛みを引き起こすことさえあるので、それらの機会は避けられるべきです。
腹膜の子宮内膜症病巣、すなわち小さな炎症性インプラントの場合、選択的破壊技術が使用されます。これらの手順は、電流を使用して、またはより高度な方法(アルゴンまたはプラズマ)で実行できます。後者の2つの方法は、より高度な機器を必要としますが、今日の医療市場でも使用されています。それらは、深い構造を損傷することなく、非常に表面的なものを可能にし、小さな病巣を燃やし、痛みの原因を排除します。
より大きな問題は、病気の進行した段階の除去です。子宮内膜症を深く浸潤。このような変化を排除することは、非常に広範な外科的処置に関連することが多いため、はるかに困難です。骨盤底の子宮内膜症が深く浸潤しているため、腸の一部の切除が必要になることがよくあります。
このような手順は、次のような深刻な合併症のリスクに関連付けられています腸吻合の漏出、これは次に腹膜炎を引き起こす可能性があります。これには再手術と通常ストーマが必要です。したがって、子宮内膜症の症状が痛みのみである女性、または不妊治療を受けている女性は、そのような手順に関する決定を慎重に検討する必要があります。手術後の結果は、病気自体の症状よりもはるかに深刻な場合があります。その場合、他の保守的な治療方法を検討する価値があります。
教授ハブ博士。 n。med。PawełBlecharz、クラクフの民間専門病院SCMクリニック(www.scmkrakow.pl)の婦人科腫瘍専門医。彼女は女性の生殖器新生物の診断と外科的治療を扱い、これらの新生物の患者に化学療法を行っています。
知る価値がある子宮内膜症は癌ですか?子宮内膜症に関する事実と神話
上記のように、粘膜インプラントは、分離した粘膜と同様に動作します。似ていますが同一ではありません。簡単に言えば、サイクル中のホルモン変化の影響下で、子宮内膜細胞などのインプラント内の細胞が成長し、月経中にはがれ落ちます。剥離は、わずかな出血を伴います。毎月、月経は別として、一種の平行した「月経」が子宮腔の外にあることを意味します。これらのインプラントからの血液には自然の排出口がないため、その後の月経とともに成長し続ける癒着を形成します。
子宮内膜症は癌ではありません。インプラント細胞は癌のいくつかの特徴を持っています-それらは局所的な炎症を引き起こします。免疫システムはそれらを消滅させるはずですが、癌細胞と同じようにそれらに対処することはできません。時間が経つにつれて、インプラントは腫瘍に変わり、腫瘍のように、それらが栄養補給する血管のネットワークを作り出します。より類似点がありますが、この病気は癌ではありません。
おすすめ記事:
あなたも?子宮内膜症についてどのくらい知っていますか? EndoWomenのストーリーを発見してください!参考文献:
- 「婦人科および産科」T.1および2、GrzegorzBręborowicz、PZWL Medical Publishing、第2版、ワルシャワ2017
- 「婦人科」第1巻と第2巻、ズビグニエフスウォムコ、PZWLウィダニックツールカルスキー、ワルシャワ2008
- 子宮内膜症の診断と治療に関するPTG専門家チームの立場。 Ginekol Pol。 2012、83、871-876、オンラインアクセス
- 「子宮内膜症は依然として課題」C. Mehedintu、M.N。 Plotogea、S。Ionescu、M。Antonovici、J Med Life。 2014年9月15日。 7(3):349-357、オンラインアクセス
- 「子宮内膜症:どこにいるのか、どこに行くのか?」 Greene、A.、Lang、S.、Kendziorski、J.、Sroga-Rios、J.、Herzog、T.、&Burns、K.(2016)複製、152(3)、R63-R78。、オンラインアクセス

この著者による他の記事を読む






.jpg)