コロン(ラテンコロン)は、大腸の最も長い部分です。その適切な機能は私たちの体全体に影響を与えます。それが実行する機能の数、私たちの健康にとって消化管のこの部分の重要性、および結腸の最も一般的な疾患は何かを見つけることは価値があります。
目次
- 結腸-解剖学的構造
- コロン-神経支配
- 結腸-結腸の微細構造
- 結腸-収縮活動
- コロン-関数
- 結腸疾患:研究
- 結腸-病気
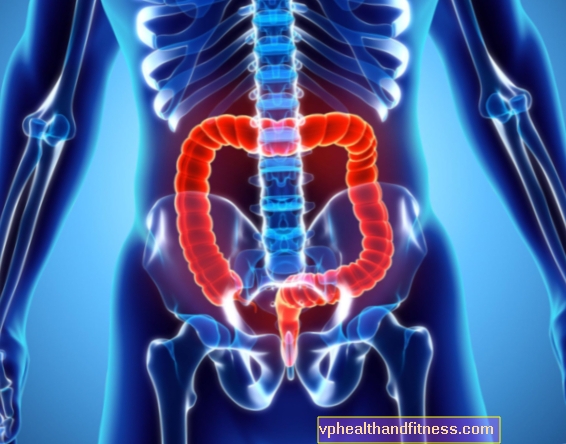
コロン(緯度 結腸)は大腸の最も長い部分です。結腸は、上行、横行、下行、シグモイドに分けられます。回盲弁を通過した後、小腸の内容物は盲腸に到達します-大腸の最初の小さなセクション、次に結腸、そして食物の残りは直腸、肛門管に行き、体から取り除かれます。内容物をコロンに通すプロセスには約8時間かかります。
結腸は消化管の最後の部分であり、主に水の吸収に関与し、その吸収能力は1日あたり最大4.5リットルです。
興味深いことに、必要に応じて、健康に深刻な損傷を与えることなく、結腸全体を取り除くことができます。これは大規模な手術ですが、たとえば、重度の潰瘍性大腸炎の患者にとってはしばしば唯一の選択肢です。
これが起こると、小腸の最後の部分が変形して大腸の構造と機能を引き継ぎますが、その過程はもちろん数週間かかります。
多くの結腸疾患の分野における診断および治療能力は非常に大きく、残念ながら最も危険な疾患である結腸直腸癌は、主に診断の遅れのために、依然として多くの死を引き起こしています。
コロンの働きを聞いてください。これはLISTENING GOODサイクルの素材です。ヒント付きのポッドキャスト。このビデオを表示するには、JavaScriptを有効にして、ビデオをサポートするWebブラウザーへのアップグレードを検討してください
また読んでください:炎症性腸疾患のための低残留食。低膜ダイエットとは...人工肛門。人工肛門はいつ必要ですか?大腸内視鏡検査-検査後。大腸内視鏡検査から何を期待しますか?結腸-解剖学的構造
コロンは約1.5メートルの長さで、大腸の最も長い部分です。結腸の始まりは、腹部の右下の部分、鼠径部の上にあり、次に右の軟骨下層に達します。このセグメントは上行結腸です。
肝臓の少し下で、それは曲がり(この場所は肝臓のたわみです)、肋骨の下を走っています。このセグメントは横行結腸です。
さらに、左肋骨下領域では、結腸が再び方向を変えて脾屈曲を形成し、左腸骨窩まで下がっていきます。このセグメントが下行結腸です。
次に、骨盤腔に下がるにつれて曲がりくねり、第3仙椎のレベルで直腸に到達します。
つまり、結腸は腹腔全体を走り回り、小腸を取り囲んでいます。結腸の個々のセクションは、かつて連続して呼び出されていました。
- 優勢
- クロスメンバー
- 子孫
- シグモイド
この用語は徐々に使用されなくなりつつありますが、それでもかなり頻繁に見つけることができます。
臨床的な観点から、横行およびS状結腸が腹腔内にあり、腸間膜、つまり腸が垂れ下がる血管構造と神経が走る膜構造を持つことが重要です。
大腸の残りの部分は、いわゆる後腹膜腔にあります。つまり、直接腹部の後壁の筋肉にあります。
外部構造では、コロンにはいくつかの特徴があります。
- より大きなネットワーク-それは脂肪と結腸テープに接続された結合組織で作られた構造です。ネットは、カーテンの位置と比較されることもあるように、正面から腸を覆っています。この構造の機能は不明であり、その目的は腹腔内で発生する可能性のある炎症プロセスを取り囲んで区切ることであると考えられています
- 大腸は小腸よりも幅が広く、最初は最大径で次第に減少します
- 結腸テープ-これらは大腸に沿って走る平滑筋の集まりです
- 結腸の隆起
- ネットアタッチメント-つまり、腸の外壁に沿って位置する脂肪の塊
結腸-血管新生
結腸に到達する血管は上腸間膜動脈と下腸間膜動脈に由来し、それらの分岐は主に大腸と平行に走るいわゆる辺縁動脈を介して多数の接続を形成し、両方の動脈の血管新生境界は厳密ではありません。
上行および横行結腸の2/3は、主に上腸間膜動脈の分岐によって提供されると考えられています。回腸結腸、前および後盲腸動脈、右および中結腸。横行結腸、下行結腸、S状結腸の1/3は、主に下腸間膜動脈の分岐である左結腸およびS状結腸動脈によって血管新生されます。
静脈の流出は、門脈を形成する下腸間膜静脈と上腸間膜静脈を介して行われます。結腸からのリンパ液の流れは、結腸、上部および下部腸間膜リンパ節を通過します。
コロン-神経支配
結腸には自律神経とそれ自体のいわゆる腸系が含まれています。自律神経支配に関して、結腸は感覚および運動線維によって供給されます。
交感神経系は、内臓神経間および神経叢間神経叢を通る仙骨および骨盤内臓神経であり、このシステムの刺激は蠕動運動を遅くします。
一方、副交感神経は、結腸が脊髄から離れる迷走神経と内臓骨盤神経を供給し、それらの神経支配の境界は横行結腸にさらに伸びています。副交感神経系は腸の収縮を悪化させ、両方とも腸系に影響を与えます。
また読む:自律神経系:交感神経および副交感神経
結腸-結腸の微細構造
結腸を含む消化管全体の壁は、4つの層で構成されています。
- 粘膜は最も内側にあり、単層の円柱上皮(腸細胞)と杯細胞で覆われています。小腸とは異なり、粘膜には絨毛はありませんが、いわゆる陰窩を形成しています。それらの構造は、その仕事が粘液を生成することである杯細胞が特に豊富です
- 粘膜下組織
- 2つの層に配置された平滑筋を含む筋肉膜-縦および円形。筋線維は不規則に分布し、前述のテープを形成します
- 外膜または腹膜-結腸を覆う薄い外膜
結腸壁には神経スポットが含まれています。筋肉膜と粘膜下組織は、一緒に内臓神経系を形成しています。それを形成するニューロンの数は1億と推定されています。腸には、脊髄全体と同じ数の神経細胞が含まれていると考えられています。
結腸-収縮活動
結腸の活動は個々の特徴であり、物理的および化学的要因に依存します。腸の内容物の通過が速すぎると吸収不良につながり、遅すぎると腐敗プロセスや便秘につながります。
前述の内臓(腸)神経系は、腸の機能に責任があります-腸の動き-蠕動と分節の収縮、および粘液と腸のホルモンの両方の分泌を調節します。
食物を動かす蠕動波は反射として作成されます-食物によって伸ばされた腸の断片は神経伝達物質の放出を刺激し、腸神経叢の細胞を刺激して平滑筋の収縮を活性化します。
さらに、消化管全体にはカハール間質細胞が含まれており、これがペースメーカー-蠕動波の刺激物質として機能します。これにより、消化管が満杯でなくても、蠕動波が消えることはありません。
結節の機能にとって、分節収縮と大量収縮はそれほど重要ではありません。前者は食物を混合させるが、後者は食物摂取後に増加し、腸の内容物を大きな部分に移動させる。
排便は、反射と神経系によってだけでなく、消化器系で生成される因子によってホルモン的にも調節されます:モチリン、VIP、サブスタンスPなど、全身性ホルモン、たとえばカテコールアミンによっても調節されます。
適切な量の繊維の消費を含む適切な栄養は、適切な腸の蠕動機能に不可欠です。それが十分でない場合、動きが弱く、粘膜が萎縮し、便秘を起こしやすくします。
科学的報告はまた、結腸癌、糖尿病および冠状動脈疾患の予防における繊維のプラスの効果を示しており、この作用のメカニズムは不明です。
また読む:便秘のためだけでなく、リッチフードダイエット。高繊維食とは何ですか?
コロン-関数
コロンにはいくつかの重要なタスクがあります。
- 水と電解質の吸収
- 腸内容物の圧縮
- 糞便の形成
- 粘液産生
- 腸内細菌の生息地です
これらの機能の最初の機能の実行への適応は、腸細胞の適切な構造です。それらは多数のエネルギー生成ミトコンドリアを含み、それは電解質輸送体が濃度勾配に対して適切に機能することを保証します。ナトリウムイオンを「たどる」ため、このプロセスに続いて吸水が起こります。
このプロセスにより、腸の内容物が肥厚して便を形成します。これは、すでに形成された便からでも継続的に発生し、固形便の形成と便秘につながる可能性があるため、十分な水分を摂取し、定期的に排便することが重要です。
重要なことに、上皮は両方向に輸送できます。健康状態では、カリウムや重炭酸塩などの一部の電解質が除去されます。そのため、下痢やこのプロセスの加速の場合、電解質不足が発生する可能性があります。
浸透圧的に活性な細菌毒素で中毒すると、濃度勾配に従って水が腸管腔に放出され、下痢を引き起こします。
粘液の産生も同様に重要です。大量の分泌は、上皮の保湿とその保護を担い、すでに濃縮された腸内容物を移動させます。
腸内細菌が支配的です 大腸菌, エンテロバクターエアロゲネス 乳酸菌にはいくつかの課題があります。それらは、BとKのビタミン、葉酸、短鎖脂肪酸を生成し、病原性微生物の発生を防ぎます。さらに、それらの代謝は、発酵プロセスにおいて未消化の食品残留物の分解を引き起こし、その産物は便を柔らかくし、粘液のように、通過を容易にします。
興味深いことに、腸内細菌の形質転換の産物は、便の色とその臭いの両方に関与しています。最近の科学報告では、腸内微生物が私たちの体に非常に大きな影響を与えていることを示しています。それらは、とりわけ、コレステロール値、免疫系の発達または成長過程に影響を与えると考えられています。
それらの肯定的な特徴にもかかわらず、腸内細菌は外来生物であり、それらの発達は免疫系によって制御されますが、消化器系の深刻な衰弱や疾患の状態では、進行性肝硬変、貧血、脂肪便の患者の腹膜炎などの疾患を悪化または発症させる可能性がありますまたは、極端な場合には敗血症。
結腸疾患:研究
現在の医学には多くの診断ツールがあります。結腸の疾患では、疑わしい病理に応じて、検査、機能検査、画像検査の両方が行われます。
最初のグループには結腸固有のマーカーはありませんが、以下が役立つ場合があります。
- 炎症マーカー
- 血球数
- いわゆる非特異的炎症性疾患における自己抗体
- 大腸がんのCEA
便秘の診断では、腸の通過時間を評価するなど、機能テストを実施して結腸の機能を評価します。
画像診断の観点から、以下を実行できます。
- 腹部X線-閉塞または穿孔が疑われる場合
- 胃腸管の造影検査-造影剤を直腸投与した後、一連のX線を撮影して、結腸の内部と粘膜の輪郭を評価します。これらのテストは炎症性疾患や癌で使用されています
- コンピュータ断層撮影-この検査のおかげで、結腸の内腔、その周囲および隣接臓器を見ることができます。この検査の適応症には、新生物、炎症性疾患、閉塞、穿孔、憩室炎が含まれます
- 磁気共鳴画像-主にトモグラフィーが腸の病変をよりよく視覚化するという事実により、結腸の疾患ではあまり使用されません
- 腹部超音波検査-残念ながら、結腸疾患の場合、全体の経過を視覚化することは非常に難しいため、信頼できる診断はできません。病理は、リンパ節の拡大や体液貯留などのかなり間接的な症状によって証明される場合があります
- 内視鏡検査
結腸の位置は、その内部の正確な診断を可能にします。これは、疾患の診断とモニタリング、およびスクリーニング検査の両方で非常に重要です。
結腸内視鏡検査の分野では、次のことが行われます。
- 直腸鏡検査(直腸検査)
- 直腸S状結腸鏡検査(直腸およびS状結腸の検査)
- 大腸内視鏡検査により、結腸と盲腸全体の内部を見ることができます。
検査の可用性、合併症のリスクの低さ、治療の可能性、および高い診断精度のため、内視鏡検査は非常に一般的です。
そのような診断は、患者の適切な準備の後に行われます-経口剤と浣腸を使用して腸全体またはその一部を空にします。
直腸鏡検査および直腸S状結腸鏡検査は、肛門およびS状結腸の疾患、例えば、肛門裂傷または異物の存在で行われる。
最も広い適応は大腸内視鏡検査に関係し、以下が含まれます:
- 大腸がんのスクリーニング
- 癌の疑い
- 原因不明の貧血
- クローン病と潰瘍性大腸炎の診断とモニタリング
大腸内視鏡検査は、ポリープや出血の治療ツールとしても使用できます。
結腸-病気
大腸疾患の症状には次のものがあります。
- 胃痛
- 吐き気と嘔吐
- 下痢
- 便秘
過敏性腸症候群-不快感、腹痛、排便のリズムの変化、排便後の症状の緩和によって明らかになります。過敏性腸症候群は小腸にも影響を及ぼしますが、これは原因不明の一般的な疾患であり、感染性および心理的要因が疑われています。この病気は厄介で治癒が難しいものですが、深刻な影響はありません。
ヒルシュプルング病は、腸系の神経斑が発生しない先天性欠損症であり、したがって、蠕動波は発生しません。結腸が損傷している期間に応じて、新生児は胎便をまったくあきらめないか、排便と腹部膨満の遅延があります。イメージング研究は影響を受けたセクションの狭小化とそれ以前の腸の大幅な拡張を示しています。
結腸憩室は、S状結腸に最もよく関係します。これらは一種の「ポケット」です。つまり、筋膜(後天性憩室)または腸壁全体(先天性憩室)を介した粘膜の隆起です。通常、それらは無症候性ですが、合併症(炎症、膿瘍、瘻孔)の場合、20%で痛みを引き起こし、排便のリズムを変化させ、閉塞や出血が発生することがあります。
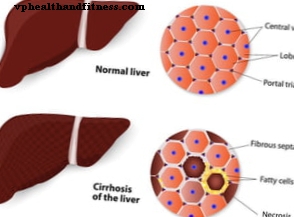
炎症性腸疾患-クローン病および潰瘍性大腸炎。これらは原因不明の疾患であり、その過程で炎症過程が結腸の壁に影響を与えますが、胃腸管の他の部分にも影響を与える可能性があり、これらの疾患の症状のスペクトルは非常に広いです。治療は炎症の抑制と、場合によっては免疫抑制に基づいており、合併症の場合には手術が必要になることがよくあります。
虚血性大腸炎は、ほとんどの場合、下行結腸と脾屈曲に影響を及ぼします。これは、血流障害によって引き起こされる疾患であり、痛みと出血によって現れます。
顕微鏡的大腸炎は病理組織学的診断であり、画像検査、臨床検査および内視鏡検査において腸の画像に変化はありません。この疾患によって引き起こされる病気には、下痢、けいれん性腹痛、ガス、体重減少などがあります。
結腸ポリープ-これらは腸の内腔への粘膜の突起であり、それらの起源は多様であり、診断はほとんどの場合偶発的であり、結腸鏡検査中に行われます。結腸で最も一般的なポリープ:
- 腺腫-変形した上皮細胞の増殖であり、これらは腫瘍です。
- 若年性ポリープ-不適切に位置する組織のクラスターである、粘膜の単一の非癌性突起;
- 炎症性ポリープ-ほとんどの場合、大腸の炎症;
多数のポリープの場合、遺伝病が原因となることがよくあります。
- 家族性ポリポーシス
- 若年性ポリポーシス
- ポイツ・ジェガーズ症候群
大腸がんはポーランドで最も一般的ながんの1つであり、死亡率は非常に高く、がんによる死亡原因の中で2番目にランクされています。最も一般的にはS状結腸にあり、出血、貧血、排便の変化を引き起こします。治癒の予後は主に進行の段階に依存するため、50歳以降に大腸内視鏡検査を行うことが非常に重要であり、早期診断が可能になります。
特発性便秘には、それらを引き起こす特定の原因因子や病状はありません。原因は排便障害、消化管障害かもしれません、それらのほとんどは結腸障害ではありません。サブタイプの1つだけ-ケースの約25%で発生する大腸の慣性は、この臓器の不適切な機能によって引き起こされます-通過が遅すぎます。
下痢は、小腸と大腸の両方の疾患によって引き起こされる可能性があります。この場合の結腸の役割は、腸内容物またはその内腔への放出に含まれる水分の吸収が不十分であることです。そこに浸透圧活性物質がある場合、毒素の存在、胃腸管の初期の部分の疾患または結腸自体が原因である可能性があります。
下部消化管からの出血は、出血と血が混じった排便の両方であり、常に気になる症状ですが、痔などの原因は無害である可能性があります。ただし、出血、その他の結腸疾患には、感染症、炎症性腸疾患、ポリープ、腫瘍などがあるため、この状態は常に確認する必要があります。
結腸の消化管閉塞は、ほとんどの場合、ヘルニアでのS状結腸の通過または閉じ込めをブロックする腫瘍によって引き起こされます。この状態の症状は、胃の痛み、吐き気と嘔吐、および便の停滞です。この状態は生命を脅かすものであり、即時の外科的治療が必要です。








.jpg)



---zastosowanie-dziaanie-skutki-uboczne.jpg)