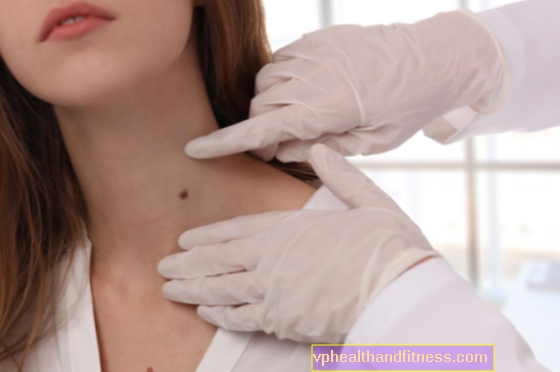
細胞診は子宮頸がんの基本的な予防検査です。ただし、細胞診は、可能な腫瘍性変化の早期発見のためだけに行われるのではありません。テストの準備方法は?最初のパップスメアを行う時期とそれを繰り返す頻度は?パップ塗抹検査の前に性交をすることは可能ですか?それを読んだり聞いたりしてください。
細胞診、または子宮頸部塗抹標本は、10代と妊娠可能年齢の女性の両方が使用する必要がある子宮頸がんの基本的な予防検査です。
細胞学のおかげで、浸潤性子宮頸がんの症例では、この検査で完全に治癒できれば、まだ浸潤前であることが検出されます。
目次:
- 細胞学-検査の適応
- 細胞学-検査の準備方法は?
- 細胞学-初めてそれを行うのはいつですか?
- 処女の細胞診
- 細胞学-検査はどのように見えますか?
- 細胞診-塗抹標本を正しく採取することが重要です
- 細胞学-結果とその解釈
- 細胞学-細胞学をどのくらいの頻度で持っていますか?
- 細胞学-どこで無料ですか?
このビデオを表示するには、JavaScriptを有効にして、ビデオをサポートするWebブラウザーへのアップグレードを検討してください
細胞学-検査の適応
細胞診により、この癌に関連するヒトパピローマウイルス(HPV)の感染を特定することもできます。
細胞学は、腫瘍性変化の可能性を早期に発見するためだけでなく、次の目的にも使用されます。
- 頸部椎間板びらんの保存的および外科的治療の制御
- 膣上皮の状態の診断
- ホルモン剤の効果の評価
- 排卵の日付と周期の第二段階の期間を決定する
子宮頸部塗抹検査は妊娠中の女性にも行われます。何らかの理由で妊娠中にパパニコロウ塗抹検査を受けていなかった場合は、できるだけ早く、つまり産後初めての婦人科医の診察時に、この検査の資料を入手する必要があります。
細胞学-検査の準備方法は?
子宮頸管スワブは月経中に収集されません。月経後4日目から次の4日前までの間に塗抹検査を受けるのが最善です。
また、膣内薬(薬物、避妊薬など)や洗浄液を使用した場合は、少なくとも2日間待ちます。
Papテストの前にセックスをすることはできないことも知っておく価値があります。
また、予定されている細胞診の24時間前までに婦人科検査を受けないでください。
親密な感染症の場合(膣分泌物、かゆみ、灼熱感によって証明される場合があります)、既存の炎症のために婦人科医による塗抹標本の評価には適さない可能性があるため、疾患が治癒した後に検査を行うことをお勧めします。
細胞学-初めてそれを行うのはいつですか?
初めて、細胞診を20歳から25歳まで、または性生活が始まって間もなく(遅くとも性交が始まってから3年間)行う必要があります。
女の子が性的開始を早期に受けるほど、最初の細胞診が早く行われるはずです。
専門家によると、バーバラGrzechocińska医学博士、産科婦人科医、第1婦人科および産科、ワルシャワ医科大学第2医学部処女はパップスメアを得るべきですか?
私は29歳で、セックスしたことはありません。私の期間は過去2か月(ほぼ2週間)で大幅に遅れており、仙骨部にも痛みを感じています。以前は、しばらくすると感染症が消え、治療しませんでした。検査を行った婦人科医のところに行き、分泌物が気に入らなかったので膣クリームを処方した。私が細胞学について尋ねたとき、彼女は私を拒否し、私の場合、私はセックスしたことがなかったのでそれは必要ではないと言った。私の知る限りでは、処女は癌を防ぐものではありません。その後、他の2人の医師がこの方法で私を拒否しました。
私は自分の市のNFZプログラムに基づいて無料の細胞診にサインアップしました。スペキュラムがなく、特別なブラシではなく棒で綿棒を「上」にしたので、細胞診と呼ぶことができるかどうかわからないため、「想定された」細胞診が与えられました。さらに、私は処女なので、子宮頸管に入ることはできないと彼女は私に説明しました。私が使用している方法はあまり信頼できるものではないので、気分が悪く、何も知らないかもしれません。この状況で私には何が残っていますか?たぶん、私は他の30歳の処女友達のように手を振って(十分ではない)、細胞診が私にとって検査ではないことを認識すべきでしょうか。
BarbaraGrzechocińska、MD、PhD、産婦人科医:細胞診は、前癌状態と子宮頸癌を検出する検査です。綿棒はそのような目的を持っているため、前庭からではなく、椎間板および子宮頸管から採取する必要があります。セックスをしていない女性は、がんを発症する可能性が非常に低いです。これは、パピローマウイルスに感染する可能性が低いためです。おそらくそれゆえあなたのパップスメアを得るのをためらうが、もちろんテスト用のスメアを入手すべきであり、それは可能である。この場合、小さな鏡が膣に挿入されます。
細胞学-検査はどのように見えますか?
あなたがしなければならないすべては、婦人科の椅子に快適に横になってリラックスします。その後、医師は膣に検鏡を挿入します。
次に、(トライデントに似た)柔軟な繊維を備えた特別なブラシで、粘膜上皮細胞を含む分泌物を子宮頸部上皮から拾います。
この間、ほとんど何も感じません。ブラシにサンプルを取ったときに、わずかな「ピンチ」が現れる場合があります。ただし、ブラシの材料の方がテストに適しているため、犠牲にする価値はあります。
結果の信頼性を高めるために、塗抹標本は常に2つの場所から一度に取得されます。最もよく見える子宮頸部椎間板と、子宮頸管が少し深く位置しています。両方のサンプルを別々の特別なスライドに配置し、すぐに(5秒以内に)特別な試薬で固定します。
その後、これらのサンプルは研究室に送られます。ここでは、細胞診専門医が、高倍率で収集された細胞のサイズを観察し、それらが適切に構築され、正しい形状を持っているかどうかを確認します。経験が豊富であれば、わずかな変化でも検出します。
細胞診-塗抹標本を正しく採取することが重要です
移行ゾーンと子宮頸管から無菌ブラシで採取した材料は、すぐにスライドに広げて適切な固定具で固定するか(従来の細胞診の場合)、液体培地の入った特別な容器に入れます(液体細胞診の場合)。
塗抹標本の付いたガラスまたは液体培地の材料が入った容器には、適切にラベルを付ける必要があります。
ラベルには、テスト番号と患者の姓名を含める必要があります。塗抹標本または標本の容器には、以下を含む患者の詳細が記載された紹介が必要です。
- 名前、
- 名前、
- PESEL番号および/またはバーコード。
最後の月経の日付と患者が使用した可能なホルモン療法に関する情報を提供することも必要です。
パパニコラウ法を用いた細胞診の染色が推奨されます。
テスト結果は、ベセスダシステムによる分類に従って作成する必要があります。
細胞学的検査結果が正常である場合、バイオマーカーを使用した追加検査は推奨されません。
細胞学-結果とその解釈
細胞診の結果は数日後に収集されます。通常は、どの細胞診グループがあるかがわかります。低いほど良い。
1980年、国際婦人科病理学者協会(ISGYP)は、「子宮頸部上皮内腫瘍」(CIN)という用語を提案しました。
上皮の侵襲前の変化は、相互に変化する連続した一連の事象であると考えられた。
病変の重症度に応じて、CIN用語は3つのグレードに分けられました。
- CIN I
- CIN II
- CIN III
子宮頸部の前癌性変化を定義するCINおよびSIL分類システムの比較:
| 異形成の伝統的な診断 | CINの用語 | ベセスダシステム、SIL |
| ブロダック | ブロダック | LSIL |
| 軽度の異形成 | CIN I | LSIL |
| 中等度の異形成 | CIN II | HSIL |
| 高度異形成 | CIN III | HSIL |
| 浸潤前のがん | CIN III | HSIL |
浸潤前癌はCIN IIIカテゴリーに含まれました。言及された分類の進展は、腫瘍性形質転換の1つの連続的なプロセスとしての扁平上皮の前駆細胞変化の治療でした。しかしながら、未治療の場合でも退行する可能性があるため、CIN Iは完全な前癌病変ではないことが指摘されました。
1988年に、ベセスダシステム(TBS)による細胞学的レポートが開発され、診断のために実装されました(変更は1991年と2001年に発表されました)。疑わしい変更を特定するための締め切りを紹介します
o子宮頸部の扁平上皮および腺上皮の細胞の異常な形態学的特徴に基づく癌および子宮頸部上皮内腫瘍。
2001年に、ベセスダシステム(TBS)に従って修正された細胞学的レポートが開発され、診断のために実装されました。その用語を以下の表に示します。
| 異常な扁平上皮細胞 | |
| ASC-US | 未定義の性質の非定型扁平上皮細胞 |
| ASC-H | 非定型の扁平上皮細胞、新生物は除外できません ハイグレード上皮内(HSIL) |
| LSIL | 低グレードの上皮内腫瘍; HPV感染症/低悪性度異形成を含む (CIN I) |
| HSIL | 高グレードの上皮内腫瘍;中等度(CIN II)および高度異形成を含む (CIN III)、CIS(上皮内癌) |
| 扁平上皮癌 | 侵入が疑われる場合 |
| 異常な腺上皮細胞 | |
| AGC | 異型子宮頸腺上皮(AGC)または子宮内膜細胞または他の腺細胞 |
| AIS | 上皮内腺がん |
| 腺がん | 子宮頸部または子宮内膜腺癌細胞または異所性腫瘍 |
子宮頸部細胞診スクリーニングの評価に不可欠なデータ
子宮頸がんスクリーニングの一部として得られた塗抹標本の大部分は正常であり、扁平上皮細胞または扁平上皮細胞の外観に異常は見られません。
腺。
診断を定式化するとき、細胞学的画像は女性の年齢と月経周期の段階と相関している必要があります。
若い女性では、細胞学的塗抹標本におけるエストロゲンの作用の結果として、主に成熟した扁平上皮細胞があります。
妊婦で採取された子宮塗抹標本には主に中間層の細胞が含まれており、プロゲステロンの作用の結果であるグリコーゲン(舟状骨)が豊富です。
閉経後の女性では、エストロゲンの不足により、細胞診には主に基底層と傍基底層の細胞が含まれます。
異常な細胞、異型細胞、上皮内腫瘍の場合、細胞の多型が起こり、細胞質に対する核の割合が増加します。
核の輪郭は不規則であり、薄い核膜、くぼみ、核内液胞があります。明確な核小体と異常分裂数があります。
上記の細胞の外観の変化の強さの程度は、子宮頸部異型または上皮内腫瘍の診断を決定します。ヒトパピローマウイルス感染の重要な細胞学的特徴は、コイロサイトの存在です。
コイロサイトは、異常な扁平上皮細胞であり、周囲に細胞質がある大きな明るい空間に囲まれた過染性核が拡大しています。
専門家によると、バーバラGrzechocińska医学博士、産科婦人科医、第1婦人科および産科、ワルシャワ医科大学第2医学部パップ塗抹検査結果の解釈
2つ目のグループを取得しました。汚れは正常範囲内です。子宮頸部細胞および/または化生細胞とは何か、バイオセノシス:好中球(+)、バクトフローラ。 ++ G(+)ミックス、条件Lactob.v。 ?私はこれらの難しい用語を解読するのに助けを求めています...
BarbaraGrzechocińska、MD、PhD、婦人科医-産科医
子宮頸管細胞は、子宮頸管内の正常な細胞です。化生細胞は、腺状および多層の扁平上皮の境界にある正常な細胞です。
バイオセノシスは、どのような種類の細菌が膣内にあるかを表すために使用される用語です(膣は無菌ではなく、皮膚と同じように常に細菌が存在します)。
G +細菌叢はグラム陽性菌です。
乳酸菌は乳酸菌です。
あなたにとって最も重要な情報は、「塗抹標本が正常範囲内にある」ことと、2番目の細胞学的グループがあることです。
細胞学-細胞学をどのくらいの頻度で持っていますか?
検査は年に1回行われ、細胞診が液体培地で行われる場合-2年ごと。 3つの連続した結果が正しい場合、30歳以上の女性は2〜3年ごとに検査されることがあります。
ただし、性的パートナーを頻繁に変更する女性は、毎年パップスメアを塗る必要があります。ヒトパピローマウイルスHPV(そのいくつかのタイプは発がん性がある)による感染のリスクは、パートナーの数とともに増加します。このライフスタイルでは、HPVテストを時々行うことも価値があります。
80%です。場合によっては、身体がウイルスを単独で扱い、ウイルスと戦います。しかし、感染した女性の約20%では、ウイルスが子宮頸がんを引き起こす可能性があります。ウイルスが検出された場合、追加の治療は医師と合意し、少なくとも1年に1回は細胞診を行う必要があります。
また、子宮頸がんのリスクが高い他の女性:
- HIVまたはHPV感染
- 免疫力の低下
- 子宮頸部びらんまたは異形成の前治療、すなわち子宮頸部の前癌状態
毎年検査する必要があり、婦人科医の助言があればさらに頻繁に検査する必要があります。
ただし、スワブが専門的に実験室で収集または評価されるとは限らないため、結果のごく一部が偽陰性であるため、毎年報告するのが最も安全です。
一方、妊娠中の女性では、細胞診は2回行われます:妊娠の第1および第3学期、つまり妊娠1〜3か月および7〜9か月。
細胞学-どこで無料ですか?
細胞診は安価な検査です(費用はPLN 30〜40)。ただし、個人のオフィスで行う必要はありません。
国民健康基金で保険をかけられている場合は、公衆衛生施設に行くか、政府の子宮頸がんの予防と早期発見プログラムを利用できます。
ポーランドは、そのようなスクリーニングプログラムが組織されているEU加盟9か国の1つです。しかし、私たちはそれを非常に不本意ながら使用します。細胞診への個別の招待状が送信されますが、25%の回答者のみが申請します。女性。
ほとんどの場合、彼らは大都市の高等教育を受けた女性で、ザコドニオポモルスキエとワルミエスコマズルスキ県の女性である。
プログラムでの検査の質が高く、細胞診の結果が正しくない場合、女性はさらなる診断と治療のために紹介されるのは残念です。


















--przyczyny-objawy-leczenie.jpg)