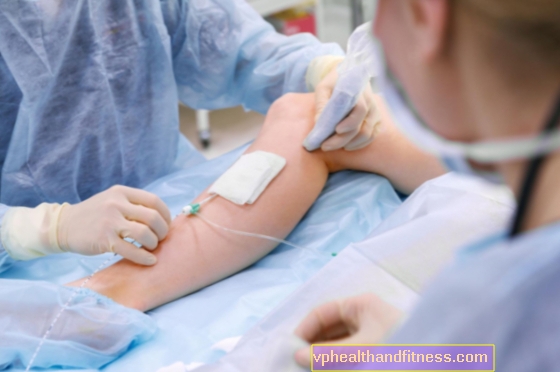
副腎不全は、副腎皮質ホルモン-グルココルチコステロイド、ミネラルコルチコステロイドおよび副腎アンドロゲンの分泌の欠乏の結果として発症する疾患です。副腎不全の原因と症状は何ですか?治療はどうですか?
副腎皮質の機能不全は一次的である可能性があります-次に副腎が損傷するか、または二次的-視床下部または下垂体が損傷した場合。病気のプロセスの種類に応じて、それは急性または慢性かもしれません。これは、さまざまな形で現れる可能性がある致命的な可能性のある疾患です。一般的な脱力感、食欲不振、体重減少、原因不明の失神、低血圧、低ナトリウム血症、高カリウム血症、低血糖の人に疑われる可能性が非常に高いです。患者の大半は女性で、男性の2倍の頻度で診断されます。発症の平均年齢は約40歳です。
副腎不全:原因
原発性副腎不全(アジソン病)の最も一般的な原因は、この腺の皮質を破壊する自己免疫プロセスです-患者の副腎皮質抗原に対する血清抗体には、しばしば見られます。
原発性副腎不全の他の原因には、細菌(結核など)、ウイルス(HIV、サイトメガリーなど)、真菌感染症、新生物または新生物転移、中毒、副腎出血、およびヘモクロマトーシスが含まれます。非常にまれに、副腎不全の原因は、ステロイド生合成の遺伝性または後天性障害です。
原発性副腎機能不全は、II型多腺性自己免疫症候群の併存疾患の1つでもある可能性があることを知っておく価値があります。原発性副腎機能不全に加えて、甲状腺の自己免疫疾患(ほとんどの場合橋本病)および/または1型糖尿病もあります。
続発性副腎不全は、視床下部または腺性下垂体が炎症性、変性性、腫瘍性プロセス、出血または外傷によって損傷を受けたときに発生します。また、コルチコステロイドによる長期治療の結果かもしれません。
副腎不全:症状
臨床症状は通常、両方の副腎の皮質の90%が破壊された患者に発生します。副腎不全の期間と重症度に応じて、疾患のさまざまな症状が発生する可能性があります-身体的または精神的ストレスの増加にさらされていない患者の完全な無症候性コースから、筋力の低下を通じて、昏睡を引き起こす可能性のある副腎危機まで。
また読んでください:褐色細胞腫-副腎がん腎不全-症状と治療腎臓専門医または腎臓が制御する-腎疾患の不安症状原発性副腎不全(アジソン病)は、筋肉の衰弱、皮膚の黒ずみ、粘膜の粘膜の変色、体重減少、嘔吐と下痢、脱水、低血圧によって現れます。さらに、インポテンス、不妊症、月経障害、陰毛の喪失が女性に起こります。進行した病気では、時には重度の精神病であっても、遅滞、精神遅滞を伴う精神変化を経験することも可能です。臨床検査では、低ナトリウム血症、高カリウム血症、高カルシウム血症、非常に低いコルチゾールレベル、リンパ球増加症、および好酸球増加症が示されています。低血糖は断続的に発生することがあります。
二次副腎不全は、一次副腎不全よりも重症度が低いです。それはまた副腎の危機とめったに関連付けられていません。それは、薄い磁器の皮膚、変色していない乳首の存在、および外陰部と直腸領域の色素沈着が非常に乏しいことを特徴とします。多くの場合、患者はTSH(二次性甲状腺機能低下症の症状があります)またはFSHおよびLH(二次性性腺機能低下症の症状)など、下垂体の他の熱帯ホルモンの欠乏または欠如の症状を示すことがあります。
副腎の危機は、血圧、脱水症、および乏尿症の著しい低下を伴う循環ショックの存在によって特徴付けられます。さらに、原因不明の偽腹膜炎、嘔吐、下痢および発熱の症状があるかもしれません。低血糖症と代謝性アシドーシスは血清中に見られます。
おすすめ記事:
慢性腎臓病(CKD)-原因と合併症副腎不全:研究
副腎不全患者の血中の偶発的なコルチゾール濃度は通常は低いですが、正常範囲内に留まる可能性がありますが、副腎不全のない他の重篤な疾患の患者では、非常に低くなる可能性があります。したがって、副腎不全の診断を確認または除外するために、コルチゾールレベルの測定を使用しないでください。
診断では、ACTHによる刺激テストが使用されます。この目的のために、血清コルチゾール濃度は、0.25 mg ACTHの投与前および投与60分後に測定されます。原発性副腎皮質機能低下症では、ベースラインのコルチゾールレベルが低下するか、正常範囲の下限に達します。コルチゾールレベルは、ACTH投与後に上昇しません。続発性副腎不全の場合、ACTH投与後にコルチゾールの濃度が増加します。ただし、これらの患者のACTH分泌障害による長期の続発性副腎機能不全は、副腎皮質の萎縮を引き起こし、コルチゾールの合成と分泌の欠如につながることを覚えておく必要があります。
副腎のコンピューター断層撮影および磁気共鳴画像は、腫瘍性転移の存在を示している可能性があります。
血清中のACTH濃度も測定できます。一次副腎不全の場合、ACTHの濃度は大幅に増加しますが、二次形態では、低下するか、正常の下限に達します。
さらに、免疫学的検査は、特定の抗副腎抗体と画像検査を検出するために使用されます。 X線、コンピューター断層撮影、腹腔の超音波検査により、結核または副腎真菌症後の副腎突起の石灰化が明らかになることがあります。
二次性副腎不全の場合、X線、磁気共鳴画像法、トルコサドルのコンピューター断層撮影は、この領域の新生物または他の破壊プロセスを検出するために重要です。
副腎不全:分化
鑑別診断には、さまざまな原因の下痢、重症筋無力症、甲状腺機能亢進症の経過中のミオパシーおよび慢性腎炎が含まれます。低ナトリウム血症、高カリウム血症、低血糖症、低血圧症、体重減少の他の原因、そして幼児では、副腎性器症候群も考慮する必要があります。
副腎不全:治療
副腎不全の治療は、グルココルチコステロイドとミネラルコルチコステロイドの欠乏を補うことです。この目的のために、コルチゾンまたはプレドニゾンとフルドロコルチゾンが投与されます。怪我や感染症に曝された患者、または肉体的または精神的な運動の増加を行った患者では、ステロイド投与量が2〜3倍増加することを覚えておく必要があります。一般的に、女性ではアンドロゲン補充療法は必要ありません。追加の治療は病気の原因によって異なります。
ステロイド欠乏症に起因する副腎危機の治療では、100 mgのヒドロコルチゾンを4〜6時間ごとに静脈内投与するか、同等の量の合成グルココルチコステロイド(プレドニゾン、メチルプレドニゾロン、ベタメタゾン、デキサメタゾン)を投与します。さらに、水とナトリウムのバランスの既存の障害を補うのに必要な量の0.9%NaCl溶液と5%グルコース溶液を患者に投与する必要があります。投与する溶液の総量は、中心静脈圧と血糖値に依存することを覚えておく価値があります。
おすすめ記事:
腎臓病は秘密裏に発症する