股関節は、大腿骨頭と寛骨臼を接続する大きな球形の関節で、骨盤の3つの骨でできています。股関節痛は、あらゆる年齢で、多くの病気の過程で起こります。股関節はどのように機能し、何が股関節痛を引き起こし、どのように治療されますか?
股関節を使用すると、人は体を直立した状態に保つことができ、下肢の幅広い動きと2本の脚で自由に動くことができます。
股関節の領域の痛みはすべての年齢層の人々に発生する可能性がありますが、60歳以上の患者は医師にこの問題を報告します。腰痛により、自由に動けなくなり、日常の活動が妨げられ、生活の質が大幅に低下します。
病気の原因の早期診断により、迅速な治療の実施と完全な体力を取り戻す機会が可能になります。
目次
- 股関節:構造
- 股関節:可動域
- 股関節:研究
- 股関節:痛みの原因
- 股関節:股関節の病気の診断
- 股関節:病状の治療
- 股関節:最も一般的な疾患
- 成人の股関節の病気
- 股関節の変形性関節症
- 股関節脱臼
- ヒップパチパチ
- 子供の股関節疾患
- 股関節の発達異形成
- レッグ・カルベ・ペルテス病
- 大腿骨骨端の若年性剥離
- 大腿骨近位部の局所形成不全
このビデオを表示するには、JavaScriptを有効にして、ビデオをサポートするWebブラウザーへのアップグレードを検討してください
股関節:構造
股関節は、大腿骨頭と股関節の寛骨臼を接続します。股関節は、股関節、坐骨、恥骨の3つの骨盤骨で構成されています。両方の関節面は硝子軟骨で覆われており、これは非常に耐久性があり、弾性があり、摩耗に強いです。
股関節の要素は、寛骨臼を深める唇である。関節内には、腸骨大腿靭帯、恥骨大腿靭帯、坐骨大腿靭帯、および大腿骨頭靭帯があり、その主な役割は関節包を強化し、過度の動きと脱臼から関節を保護し、大腿骨頭の首を安定させることです。
外側から、関節は内側から滑膜で裏打ちされた厚い関節包で覆われています。関節液を生成して関節面に潤いを与え、自由に動きます。
関節の働きは、大腿直筋、大中臀筋、大内転筋、腸腰筋など、多くの筋肉によって支えられています。
股関節:可動域
股関節内の動きは6面で行うことができます。これらは屈曲、伸展、外転、内転、外旋、内旋です。生理学的に、可動域は度で表されます。
| 股関節内の動き | 度で表される動きの範囲 |
| 曲げ | 110-120 |
| まっすぐにする | 10-15 |
| 拉致 | 30-50 |
| リーダーシップ | 25-30 |
| 外部回転 | 40-60 |
| 内部回転 | 30-40 |
股関節:研究
骨関節系の疾患は、一般開業医によって呼ばれる専門の整形外科医によって扱われます。股関節の検査は、3つの主要な要素で構成されています。つまり、観察、触診、関節可動域の検査です。
ただし、患者に話しかけること、および病歴を追跡することの重要性、ならびに身体検査を開始する前に患者が経験した痛みの苦情の正確な性質と場所を忘れてはなりません。
- 見て
評価する最初のパラメータは、正しい診断に非常に重要ですが、患者の動きの観察です。股関節の疾患は、ほとんどの場合、歩行の揺れを特徴とします。
さらに、股関節領域を検査するときは、術後の瘢痕、筋萎縮、皮膚の変化、あざ、腫れの存在に特に注意を払う必要があります。
下肢の長さを決定し、その対称性を評価することも重要です。医師は患者に股関節と膝関節の四肢を曲げるように依頼し、膝の位置を相互に比較して評価します。
- 触診
股関節の触診は健康診断の重要な要素ですが、関節の位置が深いため正確ではありません。
- 関節の可動範囲の検討
股関節の可動域をテストするには、アクティブテスト、パッシブテスト、および抵抗テストが使用されます。
医師は、診察中に痛みを伴う症状が現れても痛みがないままである医療記録、ならびに関節の一般的な可動域、特定の筋肉の緊張、最終的な感覚、および関節の動き中の触診の結果に関する情報を慎重に記録する必要があります。
関節内の曲げ、伸展、外転、内転、ならびに外旋および内旋が評価されます。テストされた各パラメータは、度で表された生理学的な動作範囲と比較されます。
- トレンデレンブルク検定
トレンデレンブルグテストは、特に下肢の外転中に股関節の痛みを報告するすべての患者で実行される基本的な診断テストです。
検査は痛みがなく、適切な動きをするときに医師が患者の骨盤の傾きを評価する必要があります。
患者は両方の下肢に立ち、最初に片方の下肢を持ち上げ、次にもう一方の肢を膝関節で曲げるように求められます。
上げられた下肢の側の骨盤の低下は、股関節外転筋の機能不全の証拠です。
股関節:痛みの原因
股関節の領域の痛みは、整形外科クリニックを訪れる患者の最も一般的な理由の1つです。
痛みは、ほとんどの場合、変形性関節症、関節炎、股関節骨折、骨盤骨折の過程で発生し、また、怪我や過度の関節過負荷の結果として発生します。
股関節の病気は、太りすぎや肥満の患者だけでなく、過度の身体活動や不適切な運動によっても不満を感じることが多いことは注目に値します。
体重が多く活発なスポーツは、特に若い患者では、関節に過度のストレスを与え、再発性の痛みを引き起こします。
股関節痛は、通常、鼠径部の投影と股関節の内側と外側にある患者によって局所化されます。ただし、臀部や膝にも放射されることがよくあります。
股関節領域の痛みが必ずしも股関節の問題を意味するわけではないことを覚えておく価値があります。それは、大腿骨、筋肉および靭帯の変形、大腿ヘルニア、膀胱炎、末梢神経の圧迫、坐骨神経痛、さらには仙骨脊椎の病変の退行性変化の過程で発生することが起こります。
股関節:股関節の病気の診断
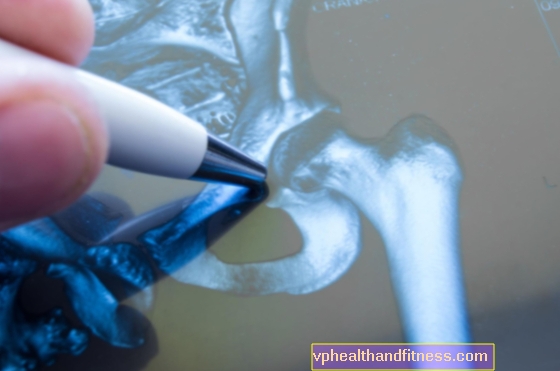
股関節疾患の診断を確定するためには、経験豊富な整形外科医による身体検査と画像検査の両方を受ける必要があります。股関節を明確に視覚化するために、骨盤X線は通常、少なくとも2つの投影(前部後部APと側部AP)で行われます。
X線写真では十分な診断ができない場合、医師が磁気共鳴画像法(MRI)の骨盤スキャンを受けることを決定することがあります。
これは、すべての組織がはっきりと見える非常に敏感なテストです。骨盤MRIは、アスリートに筋肉や腱の損傷が疑われる場合、身体検査で発見された微妙な骨折、骨や関節がX線では見えない場合、および無菌の大腿骨頭壊死が疑われる場合に特に実行されます。
股関節疾患の診断に使用される画像検査の中で、コンピュータ断層撮影も区別されます。これにより、骨構造と超音波の正確な画像化が可能になり、軟骨組織の視覚化と寛骨臼構造とその安定性の評価が可能になります。
股関節:病状の治療
股関節の痛みの治療では、経口ステロイドまたは局所軟膏およびクリームの形態の非ステロイド性抗炎症薬および鎮痛薬が最もよく使用されます。
医師はまた、痛みを伴う関節を休めて緩和するようにあなたに助言するべきです。
リハビリや理学療法士とのエクササイズのために、しばらくの間激しい運動を断念することをお勧めします。
患者に明確な痛みの軽減をもたらす最も一般的に使用されるリハビリテーション治療には、次のものがあります。
- 凍結療法
- 超音波
- 電気療法
- レーザー治療
- 磁場
しかしながら、保守的な治療は医師にも患者にも満足な結果をもたらさないことが起こり、股関節形成術を行うことが推奨されます。これは、患部の関節を個別に選択されたプロテーゼで置き換えることからなる手術治療です。
他の手術と同様に、生命を脅かす合併症のリスクがあります。一方、それは患者に完全な体力を取り戻し、痛みなく生活の質を回復する機会を与えます。
股関節:最も一般的な疾患
股関節の疾患にはいくつかの部門がありますが、ほとんどの場合、それらは発生する患者の年齢グループによって分類されます。
新生児では、先天性股関節脱臼が優勢であり、4〜12歳の子供では、先天性関節炎および不妊性骨壊死、すなわちペルテス病が最も頻繁に診断され、青年期では、筋肉の損傷、滑液包炎および若年性大腿骨剥離が最も頻繁に診断されます。
成人患者では、最も一般的な診断は変形性関節症、変形性関節症、関節リウマチ、パチパチ音をたてる股関節炎および滑液包炎です。
成人の股関節の病気
股関節の変性疾患
股関節の変形性関節症は、変形性股関節症とも呼ばれ、長年にわたって最も頻繁に発症する慢性疾患です。それは主に65歳以上の高齢者に発生します。
このユニットの特徴は、関節の頭と寛骨臼を覆う関節軟骨の早期の段階的で不可逆的な摩耗です。変化した軟骨組織は、関節表面を適切に保護し、それらを緩衝するのをやめる。
さらに、この疾患の経過では、股関節内に骨棘と軟骨下嚢胞が形成され、骨摩擦が増加し、その可動性が著しく制限されます。
病気が進行するにつれ、関節腔は徐々に縮小し、解消されます。未治療の変形性関節症の結果として、関節の可動性が完全に失われ、周囲の筋肉が二次的に萎縮し、永続的な障害が発生することがあります。
- 股関節の変性の症状
患者がGPを確認する最初の症状は、大腿部、股関節の突出部、鼠径部、臀部のどこかに感じられる鋭い刺痛です。また、膝に痛みが広がることもあります。
時には膝の痛みが股関節の変形性関節症の最初の症状です。
この痛みの最も特徴的な特徴は、いわゆる痛みを始めます。症状の最大の強度は、不動期間後の最初の動きの間に発生し、その後の動きとともに徐々に減少します。
病気が進行すると、身体活動中だけでなく、安静時や睡眠中にも痛みが生じます。患者は関節の可動性が制限されており、動くのに深刻な困難を訴えます。
- 危険因子と素因
股関節の変形性関節症は、高齢者だけでなく、股関節の先天性欠損症(異形成)または骨折後にも発症します。
関節炎はまた、過体重、肥満および代謝性疾患の結果であり得る。病気の発症における重要な役割は、近親者の遺伝的素因と変形性関節症の発生によって担われます。
- 診断
股関節の変形性関節症の診断は、患者の身体検査と放射線画像検査に基づいて整形外科医によって行われます。特徴的な特徴は、関節の可動性の制限、および大腿の内旋中の痛みの発生と、罹患した関節の外転または屈曲です。
診断は、骨盤および股関節の放射線検査に基づいて確認され、関節腔の狭小化、ならびに嚢胞、骨棘または軟骨下骨層の硬化症の存在が説明されます。
- 処理
変形性関節症の治療は、関節の緩和と非ステロイド性抗炎症薬および鎮痛薬の使用に基づいています。それらは痛みを軽減するが、軟骨破壊のプロセスには影響しないことを覚えておく必要があります。
治療の目標は、症状を緩和し、疾患の進行のリスクを減らすことです。理学療法士やリハビリテーションの助けを借りて使用するだけでなく、関節表面とそれを覆っている軟骨に対する減量のプラス効果について覚えておくとよいでしょう。
保守的な治療で期待した結果が得られない場合は、手術と人工股関節置換術を行う必要があります。
- 防止
股関節の変形性関節症は通常、関節表面を覆う軟骨の柔軟性および強度の生理学的喪失の結果として高齢者に発生します。
関節軟骨がより早く摩耗する傾向は遺伝的に決定されていますが、過体重や肥満などのいくつかの要因により、股関節と膝関節の両方に過負荷がかかり、関節軟骨破壊のプロセスが大幅に加速され、最初の症状が現れることが証明されていますはるかに若い人々。
健康的なライフスタイル、適切にバランスの取れた食事、関節を和らげる適切な運動(特に水泳とサイクリングが推奨されます)を導入することで、将来的にこれらの患者の変形性関節症のリスクを大幅に減らすことができます。
ヒップジョイントの開示
成人では、股関節脱臼は、コミュニケーションやスポーツ傷害の結果として最も頻繁に発生します。後方、前方および中心の脱臼があります:
- 後部脱臼。これは、たとえば、カーダッシュボードに対する膝の衝撃時など、正面に外傷性の力が加わった結果です(最も一般的な脱臼)。
- とりわけ、高さからの落下の結果として、または後方からの外傷力の作用の結果として発生する前方脱臼。例えば、自動車が後方から歩行者に衝突した結果として。
- 大腿骨の大転子に対する外傷力の直接作用の結果として発生する中心脱臼(側方衝撃)
- 診断
股関節脱臼の診断は、少なくとも2つのAPおよび斜め投影での身体検査および股関節と骨盤の放射線画像に基づいて整形外科医によって行われます。
- 処理
股関節脱臼の治療は、保存的かつ外科的です。非外科的治療は、深い麻酔下で脱臼を起こし、患者をリラックスさせることです。
血管への損傷を排除するために、脱臼を設定する前と後の両方で、背側、後部脛骨、膝窩のパルスを確認することを覚えておくことは重要です。
保守的な治療では満足のいく結果が得られない、またはそれを実施できない場合(例えば、寛骨臼の損傷の結果)、整形外科医は手術を行うことを決定する必要があります。
- 合併症
股関節脱臼の最も一般的な合併症には、変形性関節症、関節周囲の石灰化および骨化の形成、関節の不安定性、大腿骨頭の無菌性壊死が含まれます。
スナップヒップ
スナップヒップとも呼ばれる転子症候群は、股関節の射撃やパチパチという感覚を特徴とします。それは、大腿骨の転子上での股関節の筋肉の緊張した腱の動きから生じます。
症状は、ほとんどの場合、歩行し、仰向けの姿勢でまっすぐにされた下肢の回転を伴う運動を行うときに発生します(患者は健康な側に横たわっています)。
通常、パチパチという感覚には痛みが伴いません。股関節スラミングを訴える患者で行われた画像検査は病変を示さない。
それらは、他の骨の病変や股関節の病気を除外するために医師によって処方されます。股関節のスナップの治療は、理学療法士が適切に選択したエクササイズを使用して、タイトな筋肉を伸ばし、軟部組織の弾力性を高めることに依存しています。
子供の股関節疾患
ヒップジョイントの発達的表示
小児で見られる発達性股関節形成異常には、出生時の股関節脱臼、亜脱臼、および股関節の先天性奇形(例えば関節症)の結果である股関節の永久的で硬い脱臼、および股関節形成不全が含まれます。幼児期に発達しています。
この疾患は寛骨臼の好ましくない形状であり、大腿骨近位骨端を適切にサポートしません。これは、寛骨臼からの大腿骨頭の緩やかな動きとその亜脱臼または脱臼につながります。
- 発生
それらは、男の子よりも女の子で(4:1の比率で)はるかに一般的です。また、骨盤(より具体的には臀部)分娩中に生まれた子供にもよく見られます。
一部の子供では、股関節の発達異形成が、斜頸、内反足、扁平足を含む他の先天性欠損とともに起こります。
股関節異形成は、人口の中で最も一般的な欠陥の1つであると考えられています。それは、出生1000人あたり平均1〜2人の子供に発生します。
- 理由
発達性股関節異形成の原因はまだ理解されていません。股関節の発達の障害は、先天性欠損症である可能性もあるし、胎児期に生じた欠損症である可能性もある。
新生児の股関節の異常な発達は、とりわけ、子供の体に対する母親のホルモンの作用から生じる新生児の一般的な弛緩によって影響を受ける可能性があります。
エストロゲンとリラキシンは靭帯と関節包と筋力の弛緩を引き起こし、股関節の脱臼に対する感受性を高めます。股関節の発達の異常は、少量の羊水によって引き起こされる子宮腔の胎児の緊張によっても引き起こされると考えられています。
それは子宮腔内の下肢の不正確な位置決めを引き起こし、それらの適切な発達を妨害します。さらに、分娩時(特に臀部の出産後)と出産後(不適切なケアと新生児のケアの結果として)の股関節の不安定性も現れることがあります。
- 診断と診断
浅すぎる寛骨臼の形での関節の発達の異常は、ほとんどの場合、子供が生まれた直後に発見されます。これは、すべての新生児が、病院から退院する前に、BarlowテストとOrtolaniテストの形で定期的なスクリーニングテストを受けなければならないためです。
これらのテストにより、股関節発達障害の早期発見、適切な治療法の使用が可能になり、運動障害や障害の形での深刻な合併症のリスクも軽減されます。
バローテストは、バランステストまたは脱臼テストとも呼ばれ、股関節の不安定性の評価です。医師は、新生児の寛骨臼を超えた大腿骨頭の変位があるかどうかを調べます。陽性のバーロー症状は、異形成股関節の不安定性を示し、診断を股関節超音波検査に拡張するための指標です。
オルトラニ手技は、未遂姿勢またはスキップ症状としても知られており、脱臼した大腿骨頭を寛骨臼に導入しようとするものです。医師は、外転運動中に、以前に変位した大腿骨頸部から発生した大腿骨頸部が、そこに再びジャンプするかどうかを調べます。検査は、腰を直角に曲げた状態で、新生児の太ももの穏やかな外転と内転で構成されます。
HIP JOINT USGは、子供の人生の最初の月(できれば6〜8週齢の間)の後に実行する必要があります。これにより、関節が形成されている組織とその境界の正確な評価、および寛骨臼上部の骨形成と大腿骨頭の軟骨被覆の角度分析が可能になります。
超音波検査は子供に安全で無害であり、何度も繰り返すことができます。さらに、異形成股関節の治療経過を監視するための優れたツールです。ただし、これらは適切な最新の機器で実行され、結果は経験豊富な医師によって解釈されることが重要です。
- 症状
年長の子供では、片側股関節脱臼は、脱臼側の下肢の短縮、股関節周囲の皮膚のひだの非対称性、四肢の外転運動の制限、運動障害、足のしりと異常な歩行によって現れます。
膝関節で手足を曲げた状態で仰向けに横たわっている患者では、手足の短縮がはっきりと見えます。脱臼側の膝が低く設定されています。
さらに、手足の短縮をなくすために、病気の足のつま先の上を歩きます。両側下腿は対称的に短縮されているため、両側股関節脱臼はあまり一般的ではなく、認識がはるかに困難です。
- 防止
股関節異形成の予防は、乳幼児の下肢を屈曲させ、外転させ続けることからなる。子供に衣服の動きを制限したり、重いキルトで覆ったりしないでください。
- 処理
発達性股関節異形成、特に股関節脱臼の治療は、診断後できるだけ早く開始する必要があります。早期に診断および治療された股関節形成異常は通常、保存的治療に反応し、適切な治療法の導入を遅らせると、脱臼した股関節、運動障害、激しい痛み、永続的な障害を取り除くことができなくなる可能性があります。
人生の最初の数日と数か月における治療は、下肢を屈曲させ、股関節を外転させることからなります。正しい位置を維持するために、特別な枕(Frejkaの枕)、カメラ、ハーネスが使用されます。
股関節脱臼の治療は、大腿骨頭を寛骨臼に排出し、股関節が安定するまで再脱臼を防ぐことに基づいています。
場合によっては、子供の太ももの両方を屈曲および外転の位置で安定させて保持する特殊な位置決めレールであるPavlikハーネスを着用する必要があります。 2〜3か月間装着し、その間、寛骨臼を適切に発達させ、再度脱臼するのを防ぎます。
保存的治療が効果的でない場合は、手術が必要になることがあります。
- 合併症
股関節異形成の合併症には、大腿骨頭の無菌性壊死および関節内の変性変化の発生が含まれます。
レッグ・カルベゴ・ペルテス病
ペルテス病は、大腿骨頭の自然発生的な無菌性壊死の典型的な特徴を持つまれな小児疾患です。それは、特に4歳から8歳までの男の子より女の子より4倍一般的です。
ほとんどの場合、大腿骨頭の壊死は一方的に発生します。ペルテス病の原因はこれまでに知られていませんが、その発生は大腿骨頭と股関節に供給している血管の異常な働き、または内分泌疾患に影響されていると考えられています。
- 症状
ペルテス病の典型的な症状には、進行性の歩行障害と股関節の運動低下があります。病気はひそかに発症し、子供は通常、冒された股関節からの痛みを報告しませんが、時間の経過とともに歩行中に足を引きずり始める。
- 診断
大腿骨頭の壊死の場合の主な診断ツールは、2つのビュー(APと側面)の骨盤のX線です。
病気の初期段階での病理学的変化は骨端にのみ見られ、後に大腿骨頭の扁平化が見られます。
疑わしいケースでは、専門家が診断を確認するために骨盤磁気共鳴画像法(MRI)を受けることを決定する場合があります。
- 差別化
Legg-Calve-Perthes病の鑑別診断には、若年性関節炎やその他の股関節の炎症状態が含まれます。
- 処理
ペルテス病の治療は困難で長期的です。これは、壊死性変化の吸収と健康な骨組織へのそれらの置換、および大腿骨頭の生理的形状の維持に基づいています。
治癒中の骨の変形を防ぐために、医師は石膏を塗るか、特殊な抽出物を使用して患部の股関節を固定します。
大腿骨頭の若々しい剥離
大腿骨骨頭の骨端の若年性剥離は、集中的な思春期の成長期、すなわち思春期の12〜13歳の間に主に子供に発生する疾患です。年齢。それは、骨頭が股関節のソケットに残っている間、大腿骨の頭と首の間の骨端軟骨の変位で構成されます。
大腿骨頭の剥離は、急性(1ヶ月未満)または慢性(最大6ヶ月)の場合があります。
大腿骨頭の若年性落屑の原因はまだ理解されておらず、ほとんどの場合特発性である。
- 発生
この病気を発症するリスクが最も高い子供は、肥満の子供だけでなく、積極的にスポーツをしている子供たちでもあります。男性の性別も素因の一つです。大腿骨頭の剥離は、しばしば甲状腺機能低下症および成長ホルモン(GH)欠乏の形で内分泌障害を伴うことは言及する価値があります。
- 症状
医師の診察中に患者が報告する主な症状には、太ももの上部と鼠径部の鈍い、鈍い痛みが含まれます。これは、運動によって発生し悪化し、時間の経過とともに膝または大腿の前部に広がります。さらに、股関節と四肢の脱力における可動域の制限がしばしばあります。
- 診断
大腿骨頭の落屑の診断は、徹底した臨床検査に基づいて経験豊富な整形外科医が行うことができます。この状態の典型的な特徴は、屈曲した股関節の内部回転の喪失です。
検査中に、罹患した肢の不連続な短縮、ならびに罹患した股関節の外転および矯正の制限がしばしば診断される。骨盤のX線を2つの投影法(APおよび側面)で撮影した後、初期診断の確認が可能です。
疾患の初期段階では、大腿骨骨端の拡大が説明されており、時間の経過とともに放射線科医が大腿骨頭の目に見える脱落を説明しています。
- 差別化
大腿骨頭の剥離は、筋肉の過負荷、および剥離骨折(付着した腱によって骨片が引っ張られて引き裂かれた結果として生じる)、レッグ-カルブ-ペルテス病、および腫瘍性疾患と区別する必要があります。
- 処理
大腿骨頭の脱落の治療は、大腿骨頭のさらなる変位を防ぎ、骨端軟骨の閉鎖を加速することからなる。目的は、痛みを和らげ、罹患した股関節の可動域を完全に回復させることです。
場合によっては、ヒップの石膏ドレッシングを装着し、整形外科用リフトを使用する必要があります。さらに、特別なネジで大腿骨頭を手術して固定する必要があります。
地域の近接障害の開発
大腿骨近位部の局所的低形成は先天性疾患です。
これは非常にまれであり、通常は股関節異形成や腓骨の欠如など、下肢の他の先天性奇形を伴います。
この病気は、胎児期の大腿骨の異常な発達であり、大幅な短縮をもたらします。